Jsme součástí týmu České hokejové reprezentace
Domů > Kliniky a ambulance > Část pro dospělé > Klinika spondylochirurgie 1. LF UK a FN Motol
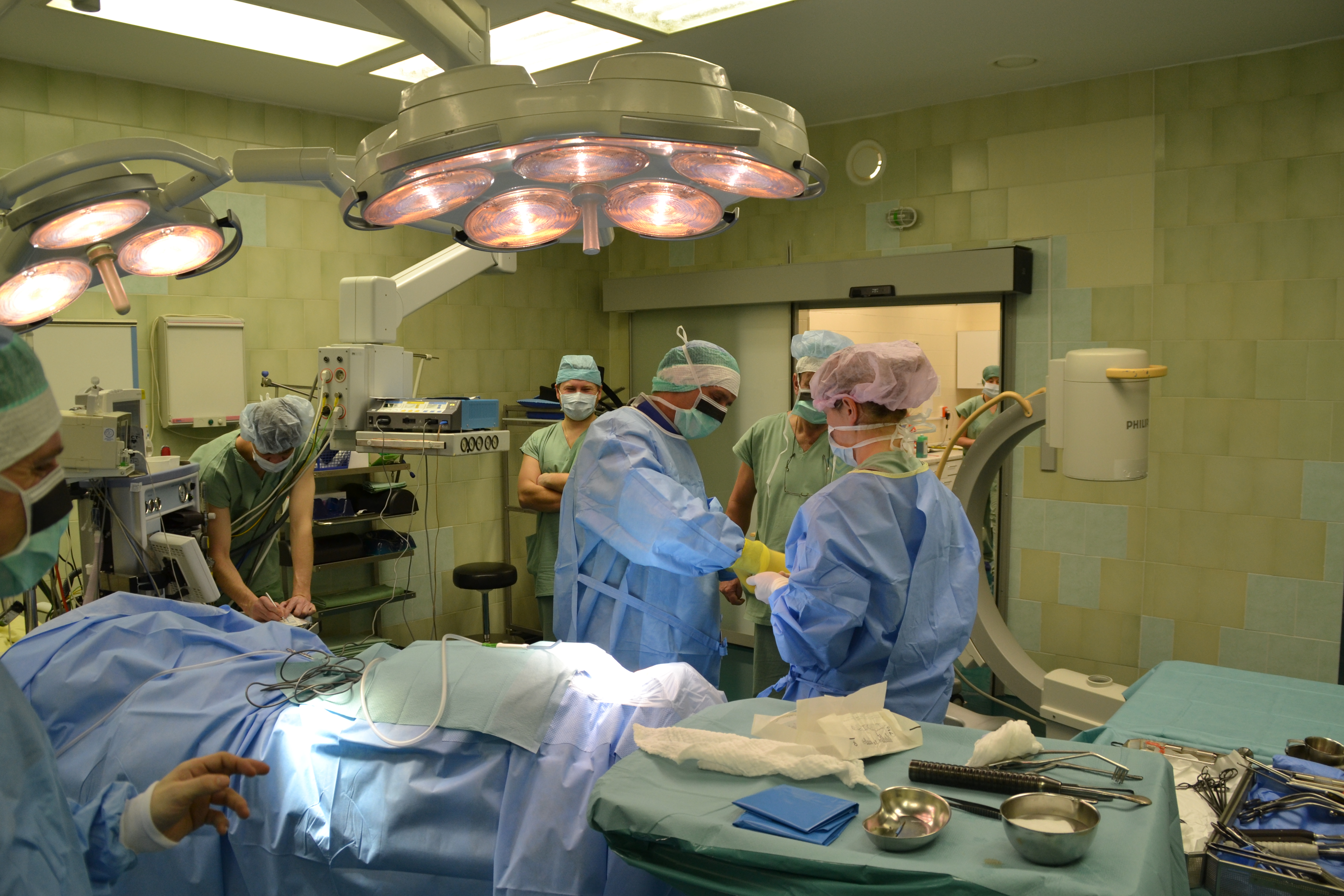

Klinika spondylochirurgie 1. LF UK a FN Motol je specializované pracoviště zabývající se chirurgií páteře. Počtem provedených výkonů a rozsahem poskytované péče patří Klinika spondylochirurgie 1. LF UK a FN Motol k předním centrům v ČR.
Předmětem jejího zájmu jsou prakticky všechna onemocnění páteře: úrazy páteře a míchy, onemocnění degenerativní, nádorová, záněty páteře, vrozené deformity.
Klinika plně využívá jedinečných možností motolské nemocnice, mezioborovou spolupráci všech odborníků v péči o pacienta s onemocněním páteře, moderními diagnostickými metodami počínaje a specializovanou péčí o pacienty s poraněním míchy konče.
Klinika zajišťuje péči o úrazy a urgentní stavy nepřetržitě 24 hodin konziliárním systémem. Dále též vykonává nepřetržitou superkonziliární činnost pro řadu okresních a menších nemocnic.
Na naší klinice provedeme ročně téměř 1400 operací páteře, kolem 12 000 pacientů je ošetřeno ambulantně a 1600 pacientů hospitalizováno.

Prof. MUDr. Jan Štulík CSc.
Sekretariát
224 432 581








Jejím základním úkolem je chirurgické řešení poranění páteře s následnou primární fází rehabilitace těchto pacientů. Do této oblasti také spadají stavy po úrazech páteře jako například kyfotizace či selhání stabilizace. Zejména s důrazem na traumatologii krční páteře včetně poranění cerviko-kraniálního přechodu. V současnosti je úkolem oddělení i následná péče o pacienty s poraněním míchy až do doby překladu na rehabilitační pracoviště – Spinální jednotku FN Motol.
Dále klinika pečuje o pacienty s onkologickým postižením páteře. Jedná se o primární nádorová onemocnění a zejména o metastatická postižení a patologické fraktury s útlakem nervových struktur, většinou doprovázené neurologickým deficitem.
Dalším onemocněním patřícím do spektra péče spondylochirurgické kliniky jsou záněty páteře. Nedílnou součástí operativy páteře jsou také degenerativní onemocnění spondyloza, spondylartróza se stenózou krční a bederní páteře, degenerativní skoliózy, spondylolistézy, instability. Důležitou součástí je operační řešení degenerativních změn krční páteře při revmatoidní artritidě a vrozených vývojových vadách.
Příklad operační léčby nádorového onemocnění postižení bederní páteře.
Příklad operační léčby poranění hrudní páteře. Pacient s luxační zlomeninou 12. hrudního obratle (fr. T12) po pádu z výše. Primárně zadní korekce postavení s odstraněním útlaku nervových struktur, fixace vnitřním transpedikulárním fixátorem do obratle nad a pod poraněnou etáž včetně odběru kostních štěpů z lopaty kosti kyčelní a aplikace těchto štěpů kolem vnitřního fixátoru (Socon Ti T11-L1, zadní déza štěpy ). Následně ve druhé době náhrada mezibratlové ploténky mezi 11. a 12. hrudním obratlem (diskektomie T11-T12) kostním štěpem z lopaty kosti kyčelní.
Příklad operační léčby poranění bederní páteře. Pacient se závažnou, tříštivou zlomeninou 3. bederního obratle sražení osobním vozem. Operační terapie ve dvou dobách, primárně zadní korekce a fixace transpedikulárním vnitřním fixátorem s odstraněním útlaku nervových struktur, následně po několika dnech přední náhrada těla L3 roztažitelným implantátem.
Na oddělení probíhá výuka studentů 6. ročního 1. Lékařské fakutly, UK v Praze v rámci bloku stáže na 3. chirurgické klinice 1. LF UK. Cílem dvoudenní stáže (vždy v pondělí a úterý dle rozpisu jednotlivých kruhů) je seznámit studenty všeobecného lékařství v rámci oboru ortopedie a chirurgie s problematikou onemocnění páteře zejména s zaměřením na traumatologii. V úvodu bude zopakována anatomie páteře, dále etiologie a příčina onemocnění případně úrazů. Diagnostika se zaměřením na klasifikaci, u úrazů zejména na dnes nejvíce používanou AO klasifikaci. V poslední řadě bude zmíněna zejména chirurgická terapie, ale konzervativní postupy nezůstanou opomenuty. Jako doplněk zmínka o režimových opatřeních, dispenzarizaci a prognóze po operacích páteře.
Dále se na oddělení uskutečňuje odborná příprava bakalářů a magistrů ošetřovatelství 2. Lékařské fakulty Univerzity Karlovy a stáže v rámci předmětu ošetřovatelství studentů 2. ročníku 2. Lékařské fakuty, UK v Praze. Studenti své praktické dovednosti procvičují a zdokonalují pod dohledem kompetentní sestry. V rámci poskytování ošetřovatelské péče jsou vedeni k uplatňování metody ošetřovatelského procesu. Semináře, které jsou pořádané podvedením vrchní sestry za spolupráce staničních sester, jsou zaměřeny na prohloubení teoretických vědomostí o ošetřovatelských činnostech.
1. KRBEC, M., ŠTULÍK, J.: „Pincer“ zlomeniny torakolumbální páteře. Acta Chir.
orthop. Traum. čech., 64/ 6: 337-341, 1997.
2. STEHLÍK, J., ŠTULÍK, J.: Vlastní metoda léčby dislokovaných zlomenin patní
kosti. Rozhl. Chir. 77/9: 389-395, 1998.
3. KRBEC, M., ŠTULÍK, J.: Extenční zlomeniny torakolumbální páteře. Acta Chir.
orthop. Traum. čech., 65/ 5: 292-295, 1998.
4. DOUBKOVÁ, A., KRBEC, M., ŠTULÍK, J., ŠTĚŇHOVÁ, H.: Topografie struktur
uložených před hrudní a bederní páteří. Acta Chir. orthop. Traum. čech., 66/4:
206- 212, 1999.
5. ŠTULÍK, J., KRBEC, M.: Os odontoideum- posttraumatická nestabilita C1-2. Acta
Chir. orthop. et Traum. čech., 66/ 6: 356-361, 1999.
6. KRBEC, M., ŠTULÍK, J.: Pararektální miniinvazivní retroperitoneální přístup
k lumbosakrálnímu přechodu. Acta Chir. orthop. et Traum. čech., 67/ 1:
13- 16, 2000.
7. ŠTULÍK, J., KRBEC, M.: Magerlova technika fixace C1-2. Acta Chir. orthop.
Traum. čech., 67/ 2: 93- 99, 2000.
8. KRBEC, M., ŠTULÍK, J.: Ošetření zlomenin Th-L páteře vnitřním fixatérem.
Zhodnocení 120 operovaných případů. Acta Chir. orthop. Traum.
čech., 68/ 2: 77-84, 2001.
9. BARTONÍČEK, J., JEHLIČKA, D., ŠTULÍK, J.: Tahová cerkláž pomocí šroubů –
zapomenutá technika ? Acta Chir. orthop. Traum. čech., 68/ 3: 188-191, 2001.
10. ŠTULÍK, J., KRBEC, M.: Atlantoaxiální rotační dislokace (kazuistika). Acta Chir.
orthop. Traum. čech., 69/1: 49-53, 2002.
11. KOPSKÝ, V., VEČEŘOVÁ, J., MELČÁK, I., PLISS, A., ŠTULÍK, J., RAŠKA, I.:
ATP dependent step is required for the translocation of microinjected precursor
mRNA into nuclear speckles. Folia Biologica (Prague), 48: 69-72, 2002.
(IF 0,351)
12. ŠTULÍK, J., KRBEC, M., HAVRÁNEK, P.: Hraniční indikace pro Magerlovu fixaci
C1-C2 (kazuistika). Acta Chir. orthop. Traum. čech., 69/ 2, 108-112, 2002.
13. ŠTULÍK, J., SUCHOMEL, P., LUKÁŠ, R., CHROBOK, J., KLÉZL, Z.,
TALLER, S., KRBEC, M.: Přímá osteosyntéza dentu – multicentrická studie. Acta
Chir. orthop. Traum. čech., 69/ 3, 141-148, 2002.
14. KRBEC, M., ŠTULÍK, J., TICHÝ, V.: Náhrada obratlového těla expanzním
implantátem (Synex). Acta Chir. orthop. Traum. čech., 69/ 3, 158-162, 2002.
15. STOKROVÁ, J., KORB, J., PLISS, A., RAŠKA, I., ŠTULÍK, J., DVOŘÁKOVÁ, M.:
Overexpression of v-myb oncogene or c-myb proto-oncogene in insect cells:
Charakterization of newly induced nucleolus.like structures accumulating Myb
protein. Int. J. Mol. Med., 9/5: 547-554, 2002. (IF 1,899)
16. STEHLÍK, J., ŠTULÍK, J.: Kombinovaná metoda ošetřování zlomenin patní kosti.
Acta Chir. orthop. Traum. čech., 69/ 4: 209-218, 2002.
17. ŠTULÍK, J., KRBEC, M., VYSKOČIL, T.: Použití biokeramiky při ošetřování
zlomenin TL páteře. Acta Chir. orthop. Traum. čech., 69/5: 288-294, 2002.
18. MALINSKÝ, J., KOBERNA, K., BEDNÁŘ, J., ŠTULÍK, J., RAŠKA, I.: Searching
for active ribosomal genes in situ: light microscopy in light of the electron beam.
J. Structural Biology, 140/3, 227-231, 2002. (IF 3,671)
19. ŠTULÍK, J., KRBEC, M., VYSKOČIL, T.: Poranění dolní krční páteře –
monokortikální sytém CSLP. Acta Chir. orthop. Traum. čech., 70/4: 226-
232, 2003.
20. ŠTULÍK, J., KRBEC, M.: Zlomeniny atlasu. Acta Chir. orthop. Traum. čech.,
70/5, 274-278, 2003.
21. SUCHOMEL, P., ŠTULÍK, J., KLÉZL, Z., CHROBOK, J., LUKÁŠ, R., KRBEC,
M., MAGERL. F: Transartikulární fixace C1-C2: multicentrická retrospektivní
studie. Acta Chir. orthop. Traum. čech., 71: 6-12, 2004.
22. ŠTULÍK, J., VYSKOČIL, T., ŠEBESTA, P., KRYL, J: Harmsova technika fixace
C1-C2. Acta Chir. orthop. Traum. čech., 72/1: 22-27, 2005.
23. JANÍK, V., DANIEL, J., PÁDR, R., NEUWIRTH, J., VYSKOČIL, T., KRYL, J.,
ŠEBESTA, P., ŠTULÍK, J.: Perkutánní vertebroplastika s využitím 3D rotační
seriografie. Čes. Radiol, 59: 171-177, 2005.
24. ŠTULÍK, J., VYSKOČIL, T., ŠEBESTA, P., KRYL, J: Komplexní atlantoaxiální
zlomeniny. Acta Chir. orthop. Traum. čech., 72/2: 105-110, 2005.
25. ŠTULÍK, J.: Poranění střední krční páteře a cervikotorakálního přechodu.
Neurologie pro praxi, 6: 78-81, 2005.
26. ŠTULÍK, J., VYSKOČIL, T., ŠEBESTA, P., KRYL, J., PAFKO, P.: Operační léčba
onemocnění cervikotorakálního přechodu. Acta Chir. orthop. Traum. čech.,
72/4: 213-220, 2005.
27. ŠEBESTA, P., ŠTULÍK, J., KRYL, J., VYSKOČIL, T: Jednostranná luxace hrudní
a bederní páteře. Acta Chir. orthop. Traum. čech., 72/5: 317-321, 2005
28. ŠEBESTA, P., ŠTULÍK, J., KRYL, J., VYSKOČIL, T: Purulentní artritida
intervertebrálního kloubu. Acta Chir. orthop. Traum. čech, 72/6: 387-389, 2005.
29. ŠTULÍK, J., VYSKOČIL, T., BODLÁK, P., ŠEBESTA, P., KRYL, J., VOJÁČEK,
J., PAFKO, P.: Poranění velkých cév při předním přístupu k hrudní a bederní
páteři. Acta Chir. orthop. Traum. čech., 73/2: 92-98, 2006.
30. ŠTULÍK, J., PEŠL, T., KRYL, J., VYSKOČIL, T., ŠEBESTA, P., HAVRÁNEK, P.:
Poranění páteře u dětí a adolescentů. Acta Chir. orthop. Traum. čech., 73/5:
313-320, 2006
31. KRYL, J., ŠTULÍK, J., VYSKOČIL, T., ŠEBESTA, P.: Poranění páteře
nastřelovacím hřebem. Acta Chir. orthop. Traum. čech., 73/5: 353-355, 2006.
32. SYKOVÁ, E., HOMOLA, A., MAZANEC, R., LACHMANN, H., LANGKRAMER
KONRÁDOVÁ, Š., KOBYLKA, P., PÁDR, R., NEUWIRTH, J., KOMRSKA, V.,
VÁVRA, V., ŠTULÍK, J., BOJAR, M.: Autologous bone marrow transplantation in
patiens with subacute and chronic spinal cord injury. Cell Transplantation, 15:
1-13, 2006. (IF 3,481)
33. STULIK, J., STEHLÍK, J., RYSAVY, M., WOZNIAK, A.: Minimally-invasive
treatment of intra-articular fractures of the cancaneum. J. Bone Jt Surg., 88-B:
1634-1641, 2006. (IF 1,790)
34. PAVELKA, T., DŽUPA, V., ŠTULÍK, J., GRILL, R., SKÁLA-ROSENBAUM, J.:
Výsledky operační léčby nestabilního poranění pánevního kruhu. Acta Chir.
orthop. Traum. čech., 74/1: 19-28, 2007.
35. ŠTULÍK, J., KOZÁK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J.,
PELICHOVSKÁ, M.: Total spondylectomy of C2: a new surgical technique. Acta
Chir. orthop. Traum. čech., 74/2: 79-90, 2007.
36. ŠTULÍK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J.: Atlantoaxial fixation using
the polyaxial screw-rod system. Eur Spine J, 16: 479-484, 2007. (IF 1,824)
37. ŠTULÍK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J.: Poranění krční páteře u
pacientů nad 65 let. Acta Chir. orthop. Traum. čech., 74/3: 189-194, 2007.
38. KLÉZL, Z., ŠTULÍK, J., KRYL J., ŠEBESTA, P., VYSKOČIL, T., BOMMIREDDY,
R., CALTHORPE, D.: Operační léčení infekčního postižení páteře. Acta Chir.
orthop. Traum. čech., 74/5: 305-317, 2007.
39. STULIK, J., PITZEN, T. R., CHROBOK, J., RUFFING, S., DRUMM, J., SOVA,
L., KUCERA, R., VYSKOCIL, T., STEUDEL, W. I: Fusion and Failure following
Anterior Cervical Plating with Dynamic or Rigid Plates: 6 month Results of a
Multicentric, Prospective, Randomized, Controlled Study. Eur Spine J, 16: 1689-
1694, 2007. (IF 1,824)
40. ŠTULÍK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J.: Zlomeniny dentu u
pacientů nad 65 let: přímá osteosyntéza dentu vs. zadní fixace C1-C2. Acta
Chir. orthop. Traum. čech., 75/2: 99-105, 2008.
41. ŠEBESTA, P., ŠTULÍK, J., VYSKOČIL, T., KRYL, J.: Zadní stabilizace tříštivých
zlomenin L5 bez ošetření předního sloupce. Acta Chir. orthop. Traum. čech.,
75/2: 123-128, 2008.
42. PYCHA, K., RYGL, M., BLAŽEK, D., KEIL, R., ŠTULÍK, J., ŠNAJDAUF, J.: Total
prepyloric transection of stokách and vertebral trauma: case report and review of
the literature. Pediatr. Surg. Int., 2008. (IF 0,653)
43. HEJČL, A., LESNÝ, P., PŘÁDNÝ, M., MICHÁLEK, J., JENDELOVÁ, P.,
ŠTULÍK, J., SYKOVÁ, E.: Biocompatible hydrogels in spinal cord injury repair.
Physiol. Res., 2008. (IF 1,505)
44. ŠTULÍK, J., KRYL, J., NESNÍDAL, P.: Historie léčby poranění krční páteře a
míchy. Ortopedie, 2: 184-190, 2008.
45. ŠTULÍK, J., BARNA, M., NESNÍDAL, P.: Poranění střední krční páteře a
cervikotorakálního přechodu. Ortopedie, 2: 160-166, 2008.
46. ŠTULÍK, J., KRYL, J., VYSKOČIL, T., ŠEBESTA, P., KRBEC, M., TRČ, T.:
Mobilní náhrada krční meziobratlové ploténky Prodisc C – prospektivní
monocentrická dvouletá studie. Acta Chir. orthop. Traum. čech., 75/4: 253-261,
2008.
47. PITZEN, T., CHROBOK, J., STULIK, J., RUFFING S., DRUMM, J., SOVA, L.,
KUČERA, R., VYSKOČIL, T., STEUDEL, W. I.: : Implant complications, Fusion,
loss of lordosis, and outcome following anterior cervical plating with
dynamic or rigid plates: 2 years results of a multi-centric, randomized, controlled
study. Spine, 34: 641-646, 2009. (IF 2,351)
48. ŠRÁMEK, J., ŠTULÍK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J., NESNÍDAL,
P., BARNA, M.:Hyperextenzní poranění krční páteře při spondylóze. Acta Chir.
orthop. Traum. čech., 76: 128-132, 2009. (IF 1,628)
49. BUREŠOVÁ, M., KEIL, R., HRDLIČKA, L., ŠŤOVÍČEK, J., ŠTULÍK, J.:
Spondylodiscitida imitující nádor jícnu. Endoskopie,18: 175-177, 2009.
50. ŠTULÍK, J., KLÉZL, Z., ŠEBESTA, P., KRYL J., VYSKOČIL, T.:
Okcipitocervikální fixace: dlouhodobé sledování 57 pacientů. Acta Chir. orthop.
Traum. čech., 76: 479-486, 2009. (IF 1,628)
51. ŠEBESTA, P., ŠTULÍK, J., VYSKOČIL, T., KRYL, J.: Syndrom kaudy po
elektivním výkonu na bederní páteři. Acta Chir. orthop. Traum. čech., 76: 505-
508, 2009. (IF 1,628)
52. NESNÍDAL, P., ŠTULÍK, J., ŠEBESTA, P.: Plicní embolizace
polymetylmetakrylátu-vzácná komplikace perkutánní vertebroplastiky. Acta Chir.
orthop. Traum. čech., 77: 337-340, 2010.
53. KOLÁŘ, P., ŠTULÍK, J., KYNČL, M.: Dynamické vyšetření bederní páteře
pomocí magnetické rezonance-kazuistika. Cesk Slov Neurol N, 73/106: 438-442,
2010. (IF 0,393)
54. ŠTULÍK, J., KOZÁK, J., ŠEBESTA, P., VYSKOČIL, T., KRYL, J., KLÉZL, Z.:
Total spondylectomy of C2:report of three cases and review of the literature.
J Spinal Disord Tech, 23(8): e53-58, 2010. (IF 1,206)
55. ŠTULÍK, J., NESNÍDAL, P., ŠEBESTA, P., VYSKOČIL, T., KRYL, J.: Kyfotické
deformity krční páteře. Acta Chir. orthop. Traum. čech., 78: 215-224, 2011.
56. JAKUBÍKOVÁ, M., PŘÍHODOVÁ, I., BARNA, M., ŠTULÍK, J., VANĚK, P.,
BENEŠ, V., NEVŠÍMALOVÁ, S.: Spinální komplikace u genetických syndromů-
kazuistiky. Cesk Slov Neurol N, 74/107: 482-485, 2011. (IF 0,393)
57. ŠTULÍK, J., BARNA, M., KRYL, J.: Operační léčba atlantoaxiální artrózy
(AAOA): prospektivní studie 27 pacientů. Acta Chir. orthop. Traum. čech., 79:
31-36, 2012.
58. NESNÍDAL, P., ŠTULÍK, J., BARNA, M.: Komoce míšní: retrospektivní studie 24
pacientů. Acta Chir. orthop. Traum. čech., 79: 150-155, 2012.
59. BARNA, M., ŠTULÍK, J., FENCL, F.: Metatropická dysplázie jako příčina
atlantoaxiální nestability, stenózy páteřního kanálu a myelopatie: kazuistika a
přehled literatury. Acta Chir. orthop. Traum. čech., 79: 169-174, 2012.
60. BARNA, M., ŠTULÍK, J., KRYL, J., VYSKOČIL, T., NESNÍDAL, P.: Mobilní
náhrada krční meziobratlové ploténky ProDisc-C: prospektivní monocentrická
čtyřletá studie. Acta Chir. orthop. Traum. čech., 79: 512-519, 2012.
61. ŠTULÍK, J., NESNÍDAL, P., KRYL, J., VYSKOČIL, T., BARNA, M.: Nestabilní
poranění horní krční páteře u dětí a adolescentů. Acta Chir. orthop. Traum.
čech., 80: 106-113, 2013. (IF 0,416)
62. VANĚČEK, V., KLÍMA, K., KOHOUT, A., FOLTÁN, R., JIROUŠEK, O., SEDÝ, J.,
STULÍK, J., SYKOVÁ, E., JENDELOVÁ, P.: The combination of mesenchymal
stem cells and a bone scaffold in the treatment of vertebral body defects. Eur
Spine J, 22(12): 2777-2786, 2013. (IF 2,130)
63. KLEZL, Z., SWAMY G. N., VYSKOCIL, T., KRYL, J., STULIK, J.: Incidence of
vascular complications arising from anterior spinal surgery in the thoraco-lumbar
spine. Asian Spine J, 8: 59-63, 2014. (IF 0,158)
64. ŠTULÍK, J., ADÁMEK, S., BARNA, M., KASPŘÍKOVÁ, N., POLANECKÝ, O.,
KRYL, J.: Axiální lumbální meziobratlová fúze-AxiaLIF: prospektivní
monocentrická studie. . Acta Chir. orthop. Traum. čech., 81: 203-211, 2014.
(IF 0,416)
65. SUCHOMEL, P., JURÁK, L., ANTINHEIMO, J., POJHOLA, J., STULIK, J.,
MEISEL, H. J., CABRAJA, M., WOICIECHOWSKY, C., BRUCHMANN, B.,
SHACKLEFORD, I., ARREGUI, R., SOLA, S.: Does saggital position of the
CTDR-related centre of rotation influence functional outcome? Prospective 2-
year follow-up analysis. Eur Spine J, 23/5: 1024-1034, 2014. (IF 2,130)
66. LUKÁŠ, R., ŠTULÍK, J., ŠRÁM, J., PAZOUR, J., KŘÍŽ, J., NESNÍDAL, P.:
Suboptimální chirurgické ošetření zlomenin páteře s neurologickým postižením.
Cesk Slov Neurol N, 77/107: 734-740, 2014. (IF 0,393)
67. KLÍMA, K., VANĚČEK, V., KOHOUT, A., JIROUŠEK, O., FOLTÁN, R., STULÍK, J., SEDÝ, J., MACHOŇ, V., PAVLÍKOVÁ, G., JENDELOVÁ, P., SYKOVÁ, E., SEDÝ, J.: Stem cells regenerative properties on new rat spinal fusion model. Physiol Res. 2014. (IF 1,487)
68. ŠTULÍK, J., NESNÍDAL, P., KRYL, J., VYSKOČIL, T., BARNA, M., KLÉZL, Z.:
Total en bloc spondylectomy of C3: A new surgical technique and literature
review. Acta Chir. orthop. Traum. čech., 82: 261-267, 2015. (IF 0,416)
69. BARNA, M., ŠTULÍK, J., KRYL, J., VYSKOČIL, T., NESNÍDAL, P.: Collet-
Sicardův syndrom při zlomenině okcipitálního kondylu. Acta Chir. orthop. Traum.
čech., v tisku.
70. NESNÍDAL, P., ŠTULÍK, J., LISCHKE, R., BARNA, M.: Objemný gaglioneurom
páteře a mediastina. Acta Chir. orthop. Traum. čech., čeká
1. STEHLÍK, J., ŠTULÍK, J.: Zlomeniny patní kosti. Praha, Galén 2005.
2. STEHLÍK, J., ŠTULÍK, J.: Calcaneal fractures. . Prague, Galén 2010.
3. ŠTULÍK, J. et al.: Poranění krční páteře. Praha, Galén 2010.
4. ŠTULÍK, J. et al.: Cervical spine trauma. Praha. Galén 2012.
1. ŠTULÍK, J.: Operační léčba onemocnění páteře. In: KOLÁŘ, P. et al.:
Rehabilitace v klinické praxi. Praha, Galén 2010.
2. KLÉZL, Z., SWAMY, G., N., STULIK, J.: The rheumatoid cervical spine. In:
BENTLEY, G.: EFORT istructional lectures book. Volume 10, Dordrecht,
Heidelberg, London, New York, Springer, 2010.
3. ŠTULÍK, J.: Poranění páteře u dětí a adolescentů. In: HAVRÁNEK, P. et al.:
Dětské zlomeniny. Praha, Galén 2013.
4. ŠTULÍK, J.: Poranění páteře. In: ZEMAN, M., KRŠKA, Z. et al.: Speciální
chirugie, Galén, 2014.
5. ŠTULÍK, J.: Poranění páteře. In: DUNGL, P. et al.: Ortopedie, Grada, 2014
6. STULÍK, J.: Surgical treatment of spinal diseases. In: KOLÁŘ, P. et al.: Clinical
rehabilitation. Praha, Galén 2012.
7. KLÉZL, Z., STULIK, J.: Surgical treatment of the cervical spine in rheumatoid
arthritis. In: BENTLEY, G.: European surgical orthopaedics and traumatology, The
EFORT textbook. Volume 2, Heidelberg, New York, Dordrecht, London, Springer,
2014.
8. KLÉZL, Z., BHANGOO, N. S., STULIK, J.: Treatment of cervical facet
subluxations, dislocations and fracture-dislocations. In: BENTLEY, G.: EFORT
instructional lectures book. Volume 15, Dordrecht, Heidelberg, London, New York,
Springer, 2015.
Objednání pouze na tel. čísle: 224 432 592
| pondělí | dopoledne 7:30 – 11:30 hod | |
| úterý – pátek | dopoledne 7:30 – 9:00 hod | odpoledne 11:30 – 13:00 hod |
Po telefonickém zavolání budete objednání pouze na den, ne na hodinu a ke konkrétnímu lékaři (viz. níže). Objednávat se můžete pouze na doporučení svého obvodního lékaře, či specialisty. Toto doporučení si přineste ke své první návštěvě, především pokud nejste z Prahy a okolí. V případě, že jste již absolvovali vyšetření zobrazovacími metodami jako je RTG, CT nebo MRI vyšetření, přineste si jejich výsledky na CD nosiči. Tím se proces rozhodnutí o možné chirurgické terapii pacienta výrazně zrychlí.
Cestou Urgentního příjmu FN Motol, jedná se o úrazy páteře s i bez neurologického deficitu, nádorová onemocnění s progresí neurologické symptomatologie, degenerativní onemocnění s vývojem syn. kaudy, záněty páteře s rozvojem neurologické symptomatologie či neúspěchu ATB terapie s progresí klinických obtíží.
V první řadě naše ambulantní sestry a dále lékaři naší kliniky. Ambulantní lékaři jsou určeni v den ambulance, proto se nelze dopředu objednat ke konkrétnímu lékaři.
Vážená paní, Vážený pane,
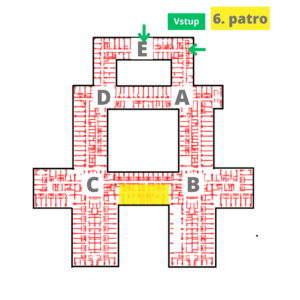
v den příjmu se dostavíte na naší kliniku, 6. patro/uzel B, FN Motol, dospělá část, nejlépe mezi 9-10 hodinou dopolední do přijímací kanceláře. Ta se nachází hned po vstupu na oddělení po levé straně. Zde s Vámi administrativní pracovnice našeho sekretariátu vyřídí nejdůležitější formality (ověření totožnosti a osobních údajů, zdravotního pojištění a jejich zadání do systému nemocnice). Následně Vás příjme předem určený lékař/lékařka na oddělení – odebere anamnézu, provede klinické vyšetření se zaměřením na vyšetření páteře, zkontroluje a připraví výsledky zobrazovacích vyšetření, evtl. doplní chybějící. Lékař/ka Vás dále poučí o charekteru onemocnění a možnostech terapie se zaměřením na způsob a průběh operačního zákroku. Dále Vám objasní komplikace, které se mohou během operace a hospitalizace vyskytnout. Pokud budete souhlasit s navrženým postupem, podepíšete nezbytné informované souhlasy (s hospitalizací, operačním výkonem a podáním krevních derivátů). Dále Vás přijme ošetřující zdravotní sestra/bratr, který Vás poté uloží na předem určené lůžko. Standardní pokoje jsou třílůžkové, vybaveny vlastní toaletou a sprchou, LCD televizí. Na standardním oddělení kliniky jsou 2 jednolůžkové nadstandardní pokoje, v kterých poskytujeme nadstandardní ubytování, cena pokoje je 1500 Kč/noc. Více na stánkách FN Motol.
V den Vašeho příjmu může vzniknout prodleva mezi samotným příjmem a uložením na lůžko, to je dáno nezbytnou administrativou spojenou s příjmem nových a propouštěním stávajících pacientů. V odpoledních hodinách následuje kontrola anesteziologem a jeho příprava před celkovou anestesií v následující den. Pořadí pacientů k operaci určuje vždy po ranní vizitě primář oddělení či jeho zástupce. Pořadí se může měnit s upřednostněním pacientů s akutním onemocněním páteře, kteří byli přijati během služby. Proto může být Vaše plánovaná operace odložena nebo dokonce zrušena. Prosíme o shovívavost a toleranci s pacienty, kteří se dostali na naše oddělení v akutním stavu.
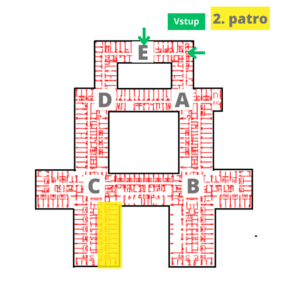
Bezprostředně po operaci budete uloženi na jednotku intenzivní péče (uzel C, 2. patro), kde budete dle závažnosti operačního výkonu a Vaše klinického stavu intenzivně monitorováni. Dále Vám bude podávána účinná analgetická terapie, chronické léky, léky pro prevenci hluboké žilní trombózy a jiná symptomatická terapie. Délka hospitalizace na lůžku intenzivní péče je při nekomplikovaném pooperačním průběhu obvykle 1-3 dny. 1. pooperační den, pokud to Váš stav dovolí, provedeme kontrolní zobrazovací vyšetření. 2. pooperační budete fyzioterapeutem poučeni o pohybovém režimu a za jeho asistence postupně vertikalizováni.
Po stabilizaci Vašeho stavu následuje překlad na standardní lůžku. Pokračuje nácvik vertikalizace a mobilizace, sebeobsluhy. Postupně zredukujeme analgetickou terapii natolik, aby jste mohli být propuštěni domů bez její významné podpory. Průměrná doba hospitalizace na našem oddělení je šest dnů.
Pokud budete mít během hospitalizace jakékoliv dotazy nebo pochybnosti, neobávejte se zeptat ošetřujícího lékaře při vizitách, které probíhají každý den ráno.
Vážený paciente, vážená pacientko, absolvoval/a jste operaci páteře na Oddělení spondylochirurgie FN v Motole. Rádi bychom Vám poskytli doporučení, jak se po operaci hrudní či bederní páteře v domácím prostředí chovat. Měl/a byste si uvědomit, že Vaše páteř je i nadále nemocná a že operací byla odstraněna pouze příčina bolestí, která je důsledkem většího opotřebování páteře jako celku. Proto je potřeba doporučit, jak se máte k nemocné páteři chovat. Tato doporučení jsou indikována i pro pacienty (pacientky) po operaci hrudní nebo bederní páteře po úrazu bez neurologického deficitu.
Vážený paciente, vážená pacientko,
absolvoval/a jste operaci páteře na Klinice spondylochirurgie FN v Motole. Rádi bychom Vám poskytli doporučení, jak se po operaci hrudní či bederní páteře v domácím prostředí chovat.
Měl/a byste si uvědomit, že Vaše páteř je i nadále nemocná a že operací byla odstraněna pouze příčina bolestí, která je důsledkem většího opotřebování páteře jako celku. Proto je potřeba doporučit, jak se máte k nemocné páteři chovat.
Tato doporučení jsou indikována i pro pacienty (pacientky) po operaci hrudní nebo bederní páteře po úrazu bez neurologického deficitu.
1. Na cestu domů Vám sestry podle indikace lékaře zajistí sanitku, převoz se uskuteční vleže.
Po příjezdu domů, pokud je to možné, doporučujeme zůstat převážně na lůžku. Cesta sanitkou je dostatečná zátěž pro tento den.
2. V domácím prostředí je vhodné spát na rovném zvýšeném lůžku, aby se Vám co nejlépe vstávalo.
3. Zpočátku je vhodné zdolávat schody pouze v doprovodu druhé osoby, protože může nastat situace, v níž bude potřeba, aby Vám někdo poskytl oporu.
4. Berle můžete odložit nakrátko po dobu sezení na toaletě. Začít sedat si můžete až po první kontrole u spondylochirurga, která bývá po šesti týdnech po operaci. Delší sezení a úplné odložení berlí je však indikováno lékařem až tři měsíce po operaci.
Pokud už dostanete povolení posadit se, měl/a byste začínat opatrně, pouze na krátký čas třeba k jídlu. Vždy byste přitom měl/a sedět s rovnými zády. Vyvarovat se však musíte dlouhodobého sezení v autě nebo v křesle.
Podle celkového zdravotního stavu můžete prodlužovat chůzi venku.
5. Naučené cviky je dobré procvičovat několikrát denně. Cviky, které vyvolávají bolest, dočasně vynechte.
6. Měl/a byste se vyvarovat pohybů, které souvisejí s okolím místa operace, jako jsou úklony, předklony, záklony a rotace. Tyto pohyby se mohou začít pomalu cvičit až tři měsíce po operaci.
7. Doporučujeme nedělat těžkou fyzickou práci, nezvedat těžké předměty. V případě nutnosti se můžete zvedat ze dřepu a s rovnými zády. Je třeba se vyvarovat prudkých nekoordinovaných pohybů, jako je uklouznutí. Pozor na chůzi po nerovném terénu.
8. Sprchovat okolí operační rány můžete po vyndání stehů, poté je vhodné si ránu dotyky osušit a nakonec promazat mastným krémem.
Koupání v horké vodě se po operaci nedoporučuje.
9. Rehabilitace je na Klinice spondylochirurgie FNM obvykle indikována až tři měsíce po operaci.
10. Jízda osobním autem vsedě je kontraindikována, to znamená, že je zakázána.
11. Sexuální aktivity jsou možné, nejsou-li provázeny bolestmi z operačního pole. Je tedy potřeba zvolit takovou polohu, při které je páteř odlehčená, a to rovněž po dobu tří měsíců.
12. Sportovat nedoporučujeme dříve, než šest neděl po operaci, jediné, co lze doporučit, je pasivní cvičení. To je cvičení, které umožňuje udržet plný rozsah pohybu v kloubech a pružnost svalů a šlach.
13. Po třech měsících můžete pomalu začít se sporty, jako je plavání nebo jízda na kole.
14. Na lázeňskou léčbu máte nárok do 1 roku po operaci. Vhodné je absolvovat lázeňskou léčbu asi půl roku po operaci.
Péče o jizvu
Cílem péče o jizvu je její dobré zhojení a zajištění posunlivosti jizvy proti podkoží a jiným strukturám. Nastává ve chvíli, kdy již na jizvě nejsou strupy a kůže je zcela zhojena. Jizvu nechte zhojit, nestrhávejte stroupky v jejím okolí. Sprchujte jizvu pro vás příjemným proudem vlažné vody, avšak v prvních týdnech ji nemydlete, pouze oplachujte vodou. Udržujte jizvu čistou, po koupeli ji opatrně osušte a aplikujte na ni mastný neparfémovaný krém – zajistí se tím její vláčnost. Aplikujte na jizvu tzv. tlakovou masáž (viz níže). Jizva nesmí být zarudlá, horká, hnisavá a nesmí krvácet.
Během cvičení dodržujeme tyto zásady:
– Cvičíme pomalu
– Cviky provádíme pomalu tahem, nikoli švihem
– Cviky nesmí vyvolávat bolest, pokud ano, tyto cviky vynecháme
– Mezi jednotlivými cviky děláme 10-ti vteřinové pauzy
– Během cvičení pravidelně dýcháme, nezadržujeme dech
– Každý cvik opakujeme 5x, postupně zvyšujeme počet opakování
– Cvičíme pravidelně několikrát denně
Vysvětlivky:
HK …….. jedna horní končetina DK ……. dolní končetina
HKK ….. obě horní končetiny DKK …. obě dolní končetiny
Chůze po schodech pomocí podpažních berlí:
do schodů: ze schodů
1. První DK 1. Obě berle naráz
2. Druhá DK 2. První DK
3. Obě berle naráz 3. Druhá DK

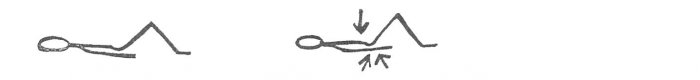
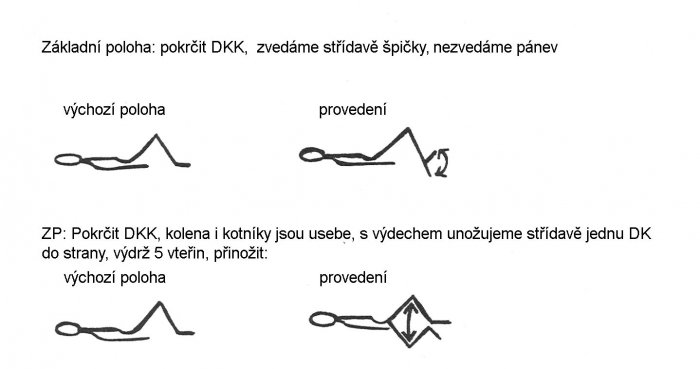
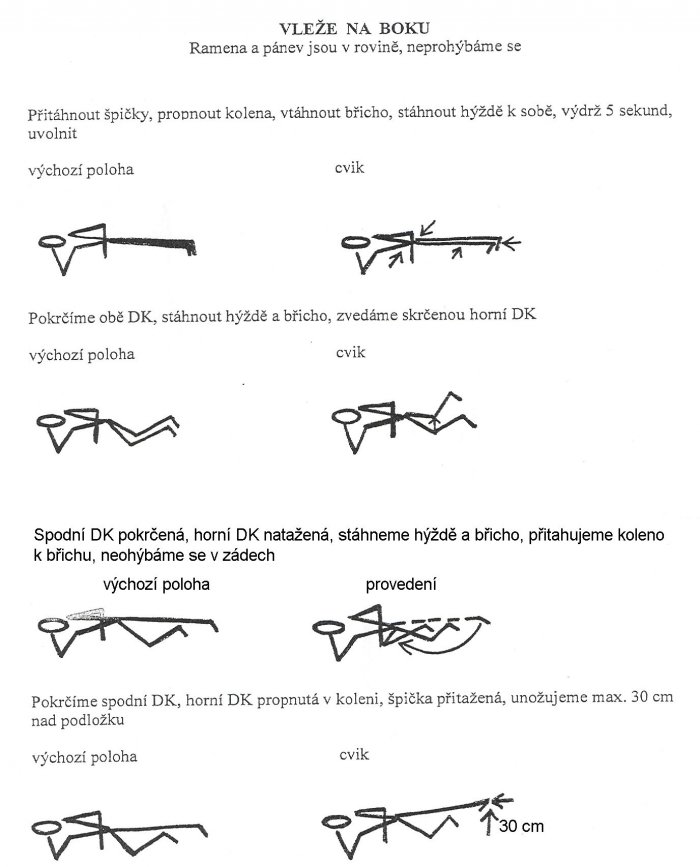
ZP: pokrčit DKK, poté s nádechem zatáhnout hýždě a břicho, výdrž 5 vteřin, uvolnit:

Rehabilitace po operaci krční páteře Vážený paciente, vážená pacientko, absolvoval/a jste operaci krční páteře na Oddělení spondylochirurgie FN v Motole. Rádi bychom Vám poskytli doporučení, jak se po operaci krční páteře v domácím prostředí chovat. 1. Při příjmu jste dostal/a pevný krční límec Philadelphia, který Vám plně hradí pojišťovna. Pojišťovna však hradí pouze límec za kalendářní rok, a proto je velmi nutné, abyste s límcem zacházel/a šetrně, protože ho budete muset nosit podle ordinace lékaře šest týdnů. Límec je potřeba každý den omýt vlažnou vodou, neměl by se používat agresivní saponát. Nejlepší je omýt ho vlažnou mýdlovou vodou, poté opláchnout čistou vodou a řádně osušit. Límec si, prosím, neupravujte podle vlastních představ, protože pouze standardní límec plní svoji funkci.
Bechtěrevova choroba (ankylozujicí spondylartritida)
Zánětlivé onemocnění meziobratlových kloubů způsobujicí v dospělosti omezenou hybnost a bolestivost páteře, dochází k postupnému srůstání páteře až do stádia tzv. bambusové tyče
CT (počítačová tomografie)
Na bázi RTG záření, hraje nezastupitelnou roli v traumatologii páteře, případně v deformitách páteře, velmi dobře zobrazuje kostěné struktury páteře.
Discus intervertebralis (meziobratlový disk, ploténka)
Pružná destička z vláknité chrupavky mezi dvěma obratli páteře. Pružností tlumí nárazy, kterým je páteř v běžném životě vystavena. S přibývajícím věkem vznikají na d.i. degenerativní změny, které mohou vést k herniace
Dorzální Instrumetovaná Spondylo Déza DISD
Chirurgický výkon kdy se ze zadního přístupu pomocí kovového implantátu zafixuje určitá část páteře.
Dorzální Neinstrumentovaná SpondyloDéza
Chirurgický výkon, kdy se ze zadního přístupu pomocí kostních štěpů po zhojení zafixuje určitá část páteře.
Herniace disku (výhřez meziobratlové ploténky)
Degenerativními změnami poškozená meziobratlová ploténka vyhřezne do páteřního kanálu (vznikne stenóza, zúženi) a může tlačit na nervové struktury, jež se projeví např. vyzařováním bolestí do končetin.
Instabilta páteře
Instabilita je ztráta schopnosti páteře udržet při vystavení fyziologické zátěži takové postavení obratlů, aby nedocházelo k okamžitému nebo následnému poranění míchy a nervových kořenů a současně nedocházelo k vývoji invalidizující deformity a výrazné bolestivosti.
Mícha
Část centrální nervové soustavy, provazec nervových vláken a buněk procházející páteřním kanálem od hlavy až cca k 1.-2. bedernímu obratli u dospělého člověka, dále pokračují již jen nervové kořeny. Těchto kořenů je celkem 31 a po výstupu z páteře vytvářejí míšní nervy.
MRI (magnetická rezonance)
Neinvazivní vyšetření na principu obsahu vody vody v jednotlivých tkáních, v páteřní chirurgii přichází do popředí pří zjišťování stavu vazivového aparátu, meziobratlových plotének, míchy, upřesnění a diagnostice zúžení páteřního kanálu, diagnostice zánětlivých změn a týže degenerativního postižení.
Paréza
Částečné ochrnutí (obrna) části těla, většinou se dělí na paraparézu – obrna horních či dolních končetin od určité etáže a tatraparéza (kvadruparéza) obrna všech končetin, záleží na výše požkození míchy, čím výše a více je požkozena, tím je těžší a rozsáhlejší postiižení těla.
Plegie
Úplné ochrnutí části těla způsobené většinou úplným přerušenm míchy, se dělí na paraplegie – ochrnutí horních či dolních končetin od určité etáže, hemiplegie – ochrnutí pravé či levé poloviny těla a tetraplegie (kvadruplegie) ochrnutí všech končetin.
PLIF Posterior Lumbar Interbody Fusion
zadní bederní meziobratlová fůze – chirurgická technika, kdy se ze zadního přístupu pomocí implantátu či kostních štěpů docílí fůze obratlových těl.
Prostý rentgenový snímek páteře ve dvou projekcích
předozadní a bočný, základní a nepostradatelné vyšetření páteře, zobrazuje skelet páteře.
Scheurmannova choroba
Postihuje většinou adolescenty nejčastěji ve věku 12-18 let, častěji chlapce, projevuje se zvětšeným hrudním zakřivením páteře ve smyslu předozadním, u 1/5 nemocných se můžou vyskytnout bolesti, vznikají tzv. Schmorlovy uzly – herniace meziobratlových plotének do obratlových těl, terapie ve většině případů konzervativní – rehabilitace.
Skolióza
Deformita páteře ve frontální (čelní) rovině – vybočení páteře do stran. Příči jsou různorodé, např. vrezené deformity obratlů, nestejná délka končetiny, onemocnění svalů a nervů a další.
Spondylartritida
Zánětlivé onemocnění kloubů páteře.
Spondylartróza
Degenerativní artrotický proces postihující meziobratlové klouby. Projevuje se bolestmi zad, zejména po zátěži, zvýšeným napětím svalů páteře, omezenou pohyblivostí.
Spondylitida
Zánětlivé onemocnění obratlového těla.
Spondylochirurgie (spondylo – týkajicí se páteře)
Chirurgický obor zabývající se chirurgickou terapií chorob páteř – úrazy, vrozené vady a deformity, tumory, poúrazové deformity, degenerativní změny.
Spondylodiscitida
Zánětlivé onemocnění meziobratlové ploténky a přilehlých krycích ploten horního a dolního obratle.
Spondylolistéza
Posun (sklouznutí) obratlového těla jednoho obratle směrem dopředu vůči spodnímu obratli. Dle velikosti posunu se dělí na stupně I-IV (dle % posunu). Stupeň V znamená posun o celé tělo (více jak 100%). Tento posun je nejčastější v dolní bederní krajině, příčinou je nejčastěji porušení vývoje obratle, velmi výjimečně následkem traumatu.
Spondylolýza
Stav, kdy je přerušena zadní část obratlového oblouku nejčastěji vlivem vrozeného porušení vývoje obratle, velmi výjimečně jako následek úrazu. V dospělosti se projevuje jako nestabilita, která časem může vést ke spondylolistéze.
Spondylóza
Degenerativní proces postihující meziobratlové prostory . Projevuje se snížením těchto prostorů (meziobratlových disků) a tvorbou okrajových osteofytů n spojení obratlového těla a disku. Ploténky (meziobratlové disky) ztrácejí svojí pružnost a mohou vyhřeznout, viz herniace disku.
Spondylodéza
Chirurgické spojení (zpevněni) sousedních obratlů, může být instrumentované – za použítí kovového implantátu, či neinstrumentovaná za pomoci kostních štěpů.
Stenóza páteřního kanálu
Zůžení, které může být způsobeno degenerativními změnami (spondylóza, spondylartróza, spondylolistéza, herniace disku), vrozenými vadamy (vrozeně úzký kanál, skolióza, vrozené deformace), úrazy, záněty a tumory páteře.
1.
POLOHA NA BŘIŠE
2.a
SPOUŠTĚNÍ DOLNÍ KONČETINY Z POSTELE NA ZEM
2.b
SPOUŠTĚNÍ DOLNÍ KONČETINY Z POSTELE NA ZEM
2.c
SPOUŠTĚNÍ DOLNÍ KONČETINY Z POSTELE NA ZEM
3.
SPUŠTĚNÍ DRUHÉ DOLNÍ KONČETINY NA ZEM
4.
STOJ U POSTELE
Všechny kroky vstávání a pokládání se do postele na sebe plynule navazují.
S příslibem možnosti vzniku samostatného specializovaného spondylochirurgického oddělení se dr. Štulík v listopadu 2001 přemístil z ortopedicko-traumatologické kliniky FNKV na 1. ortopedickou kliniku FN Motol. Zde se začal plně věnovat pouze chirurgii páteře. V rámci standardního ortopedického oddělení byly vyčleněny tři pokoje a k elektivní operativě jeden operační den. Traumata byla řešena separátně na traumatologickém operačním sále.
Vzhledem k narůstajícímu počtu pacientů a operačních výkonu se v průběhu několika málo měsíců podařilo založit oddělení zcela samostatné. 1. září 2002 bylo otevřeno spondylochirurgické oddělení FN Motol. Organizačně jako polovina jednoho celku společně s oddělením neurochirurgie pro dospělé, které dosud v Motole chybělo. Dva oddělené primariáty tak měly společný střední zdravotní personál. Operační sál k elektivním operacím k dispozici v úterý, čtvrtek a každý sudý pátek, postupně pak každý pátek. Následně došlo k úplnému oddělení sálu a zanedlouho i rozdělení oddělení, kdy se neurochirurgie přestěhovala do nově jí přidělených prostor.
S počátkem vzniku samostatného oddělení se datuje i vznik Spondylochirurgického centra FN Motol, které bylo ustaveno ze zástupců jednotlivých specializací tak, aby byly stanoveny algoritmy péče o pacienty s onemocněním páteře a míchy ve FN Motol a léčba tak byla racionální a co nejvíce účinná.
Od roku 2007 je naše pracoviště z hlediska výuky součástí III. chirurgické kliniky 1. LF UK a FN Motol. Věnujeme se především výuce studentů 5. a 6. ročníku 1. LF UK a postgraduálnímu vzdělávání tuzemských i zahraničních lékařů v oboru spondylochirurgie. Úzce spolupracujeme rovněž s I. chirurgickou klinikou 1. LF UK a VFN, 1. ortopedickou klinikou 1. LF UK a FN Motol, Ortopedickou klinikou 1. LF UK a NNB, Klinikou ortopedie 1. LF UK a ÚVN.
Během svého působení se oddělení zařadilo dle databáze spondylochirurgických výkonů ČSCHS na první místo v klasifikaci tuzemských pracovišť. Pracoviště koncentruje až 25 % všech úrazů páteře v ČR, dále je zaměřené na léčbu primárních nádorů páteře u dětí a dospělých, deformity páteře u dětí a dospělých a chirurgii kraniocervikálního přechodu. V oblasti rozsáhlých resekcí tumorů oddělení vypracovalo, vyzkoušelo a publikovalo nové operační techniky všeobecně přijaté u nás i v zahraničí.
Motolské Oddělení spondylochirurgie od svého vzniku v roce 2002 publikovalo celkem 60 prací v domácích i zahraničních časopisech (22 publikací v časopisech s IF, celková hodnota IF 29,874, průměrná hodnota IF 1,358). Celkem 4krát byly práce oceněny Zahradníčkovou cenou za nejlepší publikaci časopisu Acta Chir. Orthop. Traumatol. Čech. V roce 2010 byla publikována kniha Poranění krční páteře, která byla v roce 2012 vydána v anglické mutaci jako Cervical Spine Trauma. Kniha získala Chlumského cenu ČSOT za nejlepší publikaci v roce 2013 a byla též oceněna rektorem UK.
Dne 1. ledna 2016 došlo ke vzniku Kliniky spondylochirurgie 1. LF UK a FN Motol, jako první svého druhu v ČR, a to po vzoru zahraničních univerzitních center. Tento počin znamená významný přínos pro rozvoj spondylochirurgie v ČR, pro její pregraduální a především postgraduální výuku.
 |
 |
 |
|
|
|